新聞專區訊息專區
子宮肌瘤治療方式多元,大小非絕對,依位置選擇適合方式
子宮肌瘤治療方式多元,大小非絕對,依位置選擇適合方式
【媽媽寶寶】 發布日期:2023-09-02
女性朋友對於子宮肌瘤一定不陌生!這種常見的良性婦科腫瘤是否要積極治療?怎麼治療?不僅困擾患者本身,就算是醫師也常有左右為難的時候,因為治療時所要考量的因素不少,所以,即使是常見的疾病,但在治療上卻一點也不容易!
(年過40的女性發生子宮肌瘤的機率相當高,發生率約為50%。圖/shutterstock)
子宮肌瘤到底有多常見?台北中山醫院生殖醫學中心負責人李世明指出,「年過40的女性發生子宮肌瘤的機率相當高,發生率約為50%」。至於怎麼治療?舉凡病人的年紀、生育狀況、肌瘤大小或位置與經濟狀況,以及對於治療的期許都必須加以考量,因此,子宮肌瘤的治療不只考驗醫師的醫術,更可視為一種藝術!
症狀嚴重時.考慮手術治療
李世明醫師表示,「雖然多數為良性肌瘤,不一定需要動刀,但若發生經血過多或貧血的情況,便要考慮接受手術」,原因在於子宮肌瘤生長的位置壓迫到靜脈或子宮內膜;也可能由於過大壓迫到膀胱、大腸等神經肌肉,發生便祕、頻尿或疼痛等情形。不過,進入更年期後,雌激素分泌減少,肌瘤也相對會萎縮,其症狀將獲得緩解,「但不是消失」。
李世明醫師提醒,「肌瘤過大仍有癌化的可能,一旦發生,惡化擴散速度將十分快速」。因此,女性朋友若發現經血若有異常或骨盆若有脹痛、腰痠、頻尿或便祕等症狀,應主動至醫院檢查,除擺脫病症外,也可遠離不孕。

(若子宮肌瘤因生長位置而造成出血量大,容易貧血,甚至導致心衰竭,就一定要治療。圖/shutterstock)
影響生育.需要積極治療
子宮肌瘤台北中山醫院婦產科暨海扶刀手術中心主任鍾國騰補充,「子宮肌瘤是否要積極治療?由於肌瘤所造成的症狀依其生長位置及大小而有不同,須視對健康的影響程度多寡!若因生長位置而造成出血量大,容易貧血,甚至導致心衰竭,就一定要治療!至於大小,不是絕對,以五、六公分大的肌瘤為例,若往前壓到膀胱造成頻尿;往後壓到腸子造成便祕,將會影響生活,就必須要積極治療」。
鍾國騰醫師指出,對許多女性而言,生育是大事,當子宮肌瘤確認對生育造成影響時,積極治療勢在必行。他解釋,「若肌瘤位置壓迫子宮內膜,將影響受精卵著床而有不孕問題;即使著床,在初期也容易流產,後期則有不易生產的問題」。
如果肌瘤超過三公分,壓迫到輸卵管、血管或子宮內膜,導致血液循環不良,也會降低受孕率,並有流產及早產的風險。鍾國騰醫師表示,「雖然不是所有的子宮肌瘤都會造成不孕,但嘗試懷孕一段時間仍不孕或找不到原因的流產,很可能是子宮肌瘤作祟,這時,建議先積極處理子宮肌瘤」。
子宮肌瘤影響懷孕的可能原因有三:
1.肌瘤的位置壓迫輸卵管口或阻塞子宮腔,影響精子移動或胚胎著床。
2.肌瘤導致子宮不正常收縮,可能影響早期胚胎及內膜的移動,導致子宮外孕或內膜異位症。
3.肌瘤亦可能改變子宮的微環境,影響內膜接受度、異常的血管生長,使受精卵即使著床,也不易久留。
肌瘤位置不同.處理方式有異
關於肌瘤是否需要以手術處理,主要先看位置,李世明醫師依據「子宮肌瘤分型圖」說明,原則上,類型0、1、2的肌瘤屬於「黏膜下肌瘤」,會影響懷孕結果,必須要以手術處理,類型0、1與2都適合以子宮鏡處理;類型3-5則適合以腹腔鏡、達文西與海扶刀處理,不過,肌瘤小於4公分的話,可以先觀察,不處理;至於類型6、7不影響懷孕,則可不處理。
然而,即使肌瘤位置相同,但每個人的考量點不一樣,究竟以哪一種手術方式處理,李世明醫師和鍾國騰醫師一致表示,「case by case」。
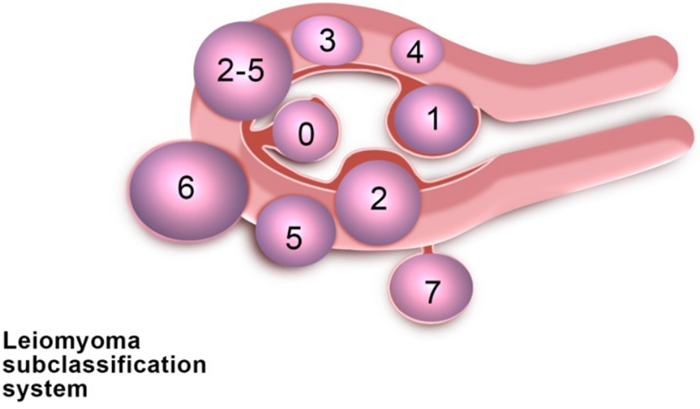
(子宮肌瘤分型圖。)
手術方式各有優點
鍾國騰醫師指出,手術方式可分為:巨創的傳統開腹手術;微創的腹腔鏡、達文西與經陰道切除的自然孔內視鏡;無創的子宮鏡與海扶刀。針對各種術式,他分析如下:
傳統開腹手術
一般而言,所有狀況都適用傳統開腹手術,視野好,看得清楚,也能將肌瘤儘量清除乾淨,卻因為「傷口大、恢復慢」,成了大家最不想要的方式,不過,碰到拖延治療太久或拖到肌瘤太大時,最後,仍多以傳統開腹手術處理。
微創手術
若是選腹腔鏡,必須看肌瘤大小,「12~13公分的肌瘤就不適合腹腔鏡」。他表示,「經陰道切除的腹腔鏡沒有傷口,恢復快,但肌瘤數目太多或太大、肌瘤位置不低、沾黏情況嚴重、陰道太窄與體重過胖,則不適合此手術方式」,此外,也要考量醫師技術嫻熟度。
達文西腹腔鏡的傷口小、復原快,術後比較不會出現傷口沾黏問題,如肌瘤位置不佳、顆數多,可考慮達文西手術處理,收費較高也是要面對的問題。鍾國騰醫師補充,「如果肌瘤有惡性腫瘤可能的話,不宜採用達文西手術」。
無創手術
屬於「黏膜下肌瘤」的子宮肌瘤,特別是類型0與1很適合以子宮鏡切除,可免去開腹手術的痛苦;類型2就要看醫師的技巧熟練度。
至於海扶刀則是近幾年受到重視的手術方式,不必動刀、見血,提供女性朋友另一種治療的選擇。

(不論選擇微創或無創手術,都要視病人狀況而定。圖/shutterstock)
依個人需求選擇
該選擇哪一種手術方式,鍾國騰醫師說,「不論希望微創或無創,都要視病人狀況而定,通常我會給患者3~4個選項,讓她依個人需求、預算與保險給付額度評估」,常見考量點如下:
如有生育需求
因必須保留子宮,就適合採用微創或無創手術。另外,若能儘早處理子宮肌瘤的問題,即可考慮微創手術。
考量子宮肌瘤的復發率
只拿掉子宮肌瘤的話,術後要小心十年內有20%復發的機會,因此,有必要考量復發率的問題,「復發率最低的是傳統手術與海扶刀;腹腔鏡則易有捉大放小的問題,復發率相對高」。
沒有生育需求
臨床上,多會建議已完成生育大事者,選擇切除子宮,以避免再長出肌瘤,或是未來可能有子宮內膜癌、子宮肌肉癌,子宮頸癌的風險,「切除又分為全切除與保留子宮頸的次全切除,建議的方式分為經陰道切除、經腹部手術、腹腔鏡(含達文西)」。
(海扶刀是一種非侵入性的子宮肌瘤治療方式。圖/shutterstock)
海扶刀.非侵入性治療受歡迎
近年來,不少醫院推廣以海扶刀治療子宮肌瘤,究其原因,不外乎是「不像傳統手術要上麻醉、沒有傷口、恢復期短」等優勢,特別是對需要保留子宮生育的患者來說,不用擔心手術造成子宮沾黏,或懷孕時有子宮破裂的風險,特別是恢復期比一般有創、微創手術來得短,對備孕的時間影響較小,通常休息三至六個月即可開始備孕。
鍾國騰醫師指出,「海扶刀是一種非侵入性的子宮肌瘤治療方式,在超音波能量穿透身體後,即可從體外治療體內病灶,在病灶區域形成60~100℃的瞬間高溫,讓病灶組織產生凝固性壞死,達到消融肌瘤的目的,卻不傷及治療區外組織。此舉可使子宮肌瘤變小,減輕或緩解相應症狀,」。
他補充,透過超音波可顯示即時動態,確認燒到正確位置。壞死的組織被周邊的正常子宮肌肉層吸收,或就地萎縮而衰減,至於吸收到什麼程度,因人而異,但這的確是控制肌瘤的有效方式。

(術前要進行詳細檢查,評估是否適合海扶刀手術。圖/shutterstock)
慎選醫師,術前做好評估
誰適合接受海扶刀治療?鍾國騰醫師表示,「肌瘤超過兩公分大、具有安全聲通道均可治療,舉凡肌壁間、漿膜層,以及漿膜下等多種位置的肌瘤皆適合,臨床上超過80%子宮肌瘤患者均適用於海扶刀治療。若肌瘤大小超過15公分,也可以分次進行的方式治療」。另外,也適合用於治療子宮肌腺症,也就是俗稱的「子宮內膜異位症」。
他提醒,「由於相對其他手術,海扶刀算是新技術,更需要慎選醫師執行,避免技術不佳造成燙傷,嚴重時,甚至需要植皮,而讓『無創』手術對身心造成『巨創』」。
鍾國騰醫師指出,為確保手術品質,必須確認肌瘤並非惡性腫瘤、且具備安全的聲通道,讓超音波可打入,「患者在術前一定要做超音波、核磁共振、定位檢查、心電圖及胸部X光與抽血檢查等,評估是否適合海扶刀手術」。
他說,「透過術前MRI的影像,醫師會更清楚病患體內的肌瘤位置與立體形狀、切面等,有助於治療操作順暢。有時會視病患情況,額外安排內診或子宮鏡檢查,這都是為了充分檢視肌瘤狀態,以完全處理所有問題」。
療效,海扶刀與手術切除相當
鍾國騰醫師表示,完成治療後,會安排定期的超音波檢查,大約三至六個月一次,以確保肌瘤沒有復發;若有需要,也會視情況安排核磁共振檢查肌瘤的消融狀況,並評估是否要打停經針。
他說,經過追蹤研究顯示,當消融率達到70%時,海扶刀的療效與手術切除相當;臨床文獻更指出,平均而言,一年即可縮小60%體積、兩年縮小超過80%。不只能減少傳統手術的不適,加上所具有的療效,相信正是讓飽受子宮肌瘤所苦的患者,想要選擇海扶刀治療的最大理由。
常見海扶刀的禁忌症
.肌瘤血流豐富。
.處於月經期、孕期、哺乳期。
.有未被控制的其他婦科疾病、有合併子宮及其他非良性病變者。
.在治療前三個月內,子宮肌瘤曾接受其他局部治療,如:經皮穿刺射頻、微波或冷凍等治療,以及經皮穿刺動脈插管栓塞治療等。
.經過各種輔助方法處理仍沒有足夠聲通道的子宮肌瘤。
.下腹部曾予以大劑量放療者,皮膚條件較差不適合。
.患有嚴重疾病(如心臟病、不能控制的糖尿病、腦血管疾病等)。
.無法耐受治療者。
【中山醫院關心您的健康!呼籲您定期健康檢查,生活有保障。】
李世明醫師介紹 鍾國騰醫師介紹 新聞原文連結 回本院官網首頁

